肺癌退居第二! WHO專家「乳癌」成全球最常見癌症
2月4日是世界癌症日,世衛組織癌症專家”伊巴維”,在癌症日之前向聯合國簡報指出,乳癌已經超過肺癌,成為全球最常發生的癌症。
伊巴維表示過去20年來,肺癌一直名列世界最常發生的癌症之首,現在肺癌掉到第二名,名列第三的則是大腸直腸癌,全球每年新增癌症患者當中,近12%罹患乳癌,肥胖是女性罹患乳癌的最普遍危險因素,也是造成整體罹癌病例攀升的原因。
伊巴維表示由於全球人口增長,平均壽命延長,預料癌症將更為常見,每年新增罹癌人數,將從2020年的1930萬人,到2040年時增加到約3千萬人。
澳洲研究:蜜蜂毒液和蜂毒肽可抑制乳癌細胞生長,特定濃度下更可於一小時內殺死癌細胞
澳洲的研究團隊測試超過300隻大黃蜂的毒液,證明了蜜蜂毒液及其主要成分蜂毒肽(melittin)可有效誘導癌細胞死亡,而且特別是對三陰性乳癌及第二型人類上皮生長受體(HER2)過度表現型乳癌的癌細胞。
抑制受體細胞激活
澳洲的西澳大學(The University of Western Australia)及哈里柏金斯醫學研究所(Harry Perkins Institute of Medical Research)發現,蜜蜂毒液和蜂毒肽會通過乾擾乳腺癌細胞質膜中這些受體的磷酸化,來抑制上皮細胞生長激素接受體(EGFR)和HER2的激活。而且在RGD基序(結合整合素家族蛋白所需的最小肽序列,被許多人類病毒用作受體)工程設計下,用特定濃度的蜂毒能進一步增強了蜂毒肽對惡性細胞的靶向作用,在60分鐘內殺死癌細胞。並且該濃度對其他正常細胞造成的影響非常小。
另外,在同種異體移植模型中,團隊發現攝入蜂毒肽可增強多西紫杉醇(Docetaxel,一般用於治療乳腺癌的化療藥物)抑制乳腺腫瘤生長的作用,證明蜂毒肽有選擇性抗癌分子的機制。有關研究已於9月1日在國際醫學期刊《自然精密腫瘤學》(Nature Precision Oncology)上刊登。
但研究人員亦表示,目前仍然需要進行更多實驗去了解蜂毒是否適合作為大規模生產的新抗癌藥物。「它提供了另一個絕佳的例子,說明自然界中的化合物亦可用於治療人類疾病。」
三陰性乳癌及第二型人類上皮生長受體型過度表現型乳癌
三陰性乳癌(Triple-negative Breast Cancer)是雌激素受體陰性ER(-)、黃體素受體陰性PR(-)及第二型人類上皮生長受體HER2(-)。由於三陰性乳癌沒有接受體,所以對各類的荷爾蒙治療藥物及HER2標靶藥也沒有效用,現階段只能靠手術及化療治療。
而第二型人類上皮生長受體型過度表現型(HER2)乳癌則是癌細胞內複製了過多的HER2基因,以致癌細胞表面有過多的HER2受體,活化細胞內的生長訊息傳遞,令癌細胞以不正常的速度增生及分裂,令腫瘤惡化及快速擴散,因此HER2乳癌屬於侵略性極高的癌症。現時HER2乳癌患者大部分都會用標靶藥物治療。
來源:https://www.nature.com/articles/s41698-020-00129-0
什麼是乳腺癌? 女人為什麼會得乳腺癌?
随着女性的年龄越来越大,那么就会有十分多的问题出现,其中最主要的一个问题就是乳腺增生,其实这个是很多人都会有的病,但是为什么这个病症会找上门呢?
其实和我们错误的生活习惯有关系,尤其是常做这4件事的人,往往容易被乳腺增生找上门,而稍微一不注意,就会导致乳腺癌的产生。
乳腺癌是由乳房组织发展成的癌症。乳腺癌的征象包括乳房肿块、乳房形状改变、皮肤凹陷、乳头分泌物或是皮肤出现红色鳞屑状斑块。而出现远端转移的病患,可能会有骨痛、淋巴结肿大、呼吸困难或黄疸的情形。
“乳癌”又叫“乳腺癌”
乳腺癌是新诊断癌症病例中数量最多的癌症之一,而且在死于癌症的女性中仅次于肺癌。2016年,美国癌症协会预测在美国大约有249260个乳腺癌新病例被诊断出,而且有40890个人死于乳腺癌。
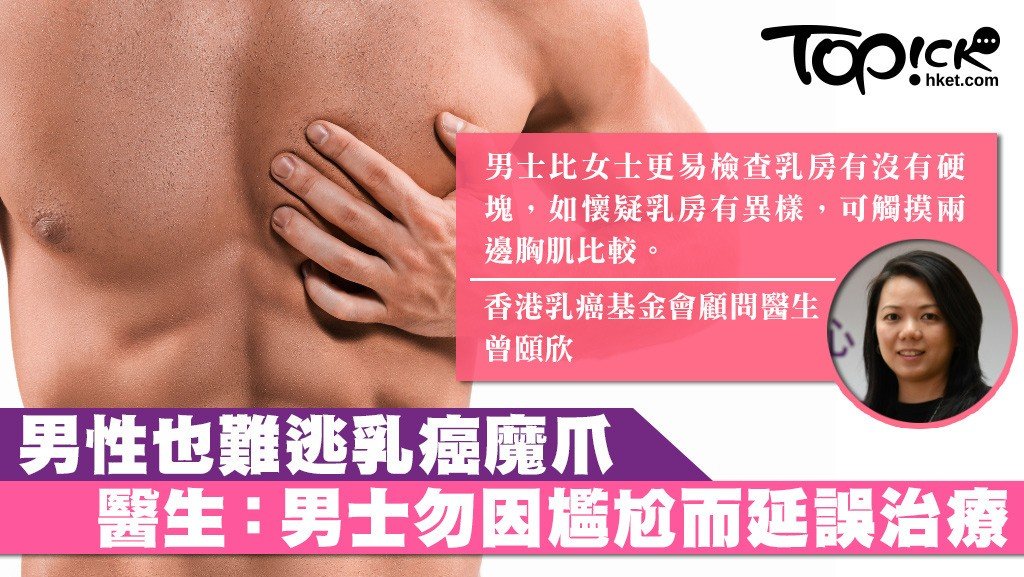
虽然,不是非常常见,男性也会患乳腺癌。2016年大约会有440个男性死于乳腺癌。
乳癌主要成因
第一件事:长期熬夜
熬夜不仅是伤心,伤肺,伤肝,伤肾,还伤害女性的乳腺健康,因为熬夜会导致女性的内分泌不调,而长期的内分泌不调,就会导致出现十分多的妇科疾病,而这些都会导致乳腺增生以及乳腺癌的产生。
第二件事:经常生气
随着日常压力的增大,很多女性都控制不了自己的情绪,再加上睡不好觉等等各种问题,导致大家都神经紧绷,稍微一有些风吹草动就会开始控制不住自己的怒火,但是怒伤肝,还伤女性的身体健康,一大部分的重大疾病比如说癌症等等,都是由于生气而导致出现的问题,而乳腺增生也是其中一个最典型的疾病。
常常生气的人,真的摆脱不了这个问题,而且癌变的可能性还会大于其他人。
第三件事:睡姿错误
人的睡姿有很多,我们习惯的睡姿也是多种多样的,但是无论是左边睡还是右边睡其实都还好,最对女性健康有害的睡姿就是趴着睡,趴着睡会让心脏以及胸口的血液循环无法正常运,而且对乳腺的伤害也很大,容易导致乳腺不通畅,久而久之就会导致乳腺增生。
第四件事:常吃“药”
吃不吃药这个话题,已经不是第一次提起了,因为很多人都爱吃各种药来让自己的皮肤,脸色,身材更加的好,也希望来达到抗氧化,让自己更年轻的这个目的,但是你知道吗,这种大量的摄入保健品其实并不能够达到一个合理的保养的方式,甚至还会让我们的身体发生一些不好的问题。
首屈一指的就是伤害肝脏和肾脏这两个代谢器官,而对于胃部的健康来说,伤害也是十分大的。
而对于女性来说,乳腺本来就比较脆弱,而常常吃这种食物,又会导致身体的雌性激素被迫分泌特别多,而导致一些疾病的发生,比如说子宫肌瘤,再比如说乳腺增生,久而久之真的会导致乳腺癌。
而女孩子也不要觉得这个也没有什么大不了的,其实有很大的问题,因为一直不注意的话,可能会在不知不觉当中乳腺出现癌变,而导致乳腺癌的产生,要知道女性最高发的一个癌症就是乳腺癌了。
若是你有上面的四个问题,就赶紧改。
☎️ 點擊致電咨詢
為什麼乳癌近年來越發常見?
對於乳腺癌的發生因素,分為非生活方式致癌和生活方式致癌。前者是天生而來的,多屬遺傳因素致癌;後者多是環境致癌因素,可以通過改變生活方式而降低發病風險。
非生活方式致癌因素有:性別,年齡,癌基因的攜帶,乳腺癌家族史,乳腺癌個人史,種族,乳腺組織的緻密程度,月經狀態及治療暴露。性別,女性罹患乳腺癌的機率是男性的100倍,這也是導致乳腺癌的最主要因素。年齡,大約1/8的乳腺癌發生於45歲以前,而55歲以後發生乳腺的患者佔了2/3。
但不容忽視的是,乳腺癌的發病正成年輕化趨勢發展,在我國,45歲左右的乳腺癌患者比例也很高。現已被普遍認同的乳腺癌癌基因是BRCA1和BRCA2。 BRCA1攜帶者的乳腺癌終生髮病機率是80%,而BRAC2是55%-65%。同時,BRCA1/BRCA2也是卵巢癌的致癌基因。
乳腺癌家族史,有一個一級親屬,如媽媽,姐妹患有乳腺癌者,發病率會增高1倍,有兩個者則增加2-3倍。同時,父親或兄弟有患乳腺癌者,其發生乳腺癌的機率也會增加。曾經患有乳腺癌並治癒的患者也不能掉以輕心,因為有乳腺癌病史的患者,對側再次發生乳腺癌的機率較常人要增高3-4倍。
種族特點,白人乳腺癌患病率(要知道有1/8的美國女性終其一生將患有乳腺癌)高於非裔,但死亡率要低於非裔。
亞洲人,西班牙人以及美國原住民乳腺癌的罹患率和死亡率均較低(對咱們,終於算是好消息了)。乳腺組織緻密,這個概念來自於乳腺影像學檢查,也就是鉬靶檢查。
該檢查可以判斷乳腺組織的緻密程度,緻密乳腺發生乳腺癌的機率是常人的1.2到2倍,同時,緻密乳腺也不利於乳腺的影像學檢查。月經因素:初潮早,絕經晚的人乳腺癌患病率要高,這可能與她們較長的暴露在雌激素刺激下有關,具體我以後還會詳細說。
治療暴露:年輕時接受過胸部放療的人乳腺癌患病率會提高,同事一些早期的保胎藥也會稍微的增加乳腺癌患病率。 (貌似這個就少了)說完不可控的因素,讓我來關註一下有哪些惡習會導致乳腺癌吧。懷孕,30歲以後首次懷孕的女性,乳腺癌患病率會略微升高,而年輕時有多個寶寶的媽媽們,乳腺癌發病率會明顯降低。
避孕,使用避孕藥物會略微提升乳腺癌的發病率,但是一旦停止用藥,這種發病風險就會降至正常。絕經後的雌激素治療。簡言之,雌激素的作用是讓女人更白,更美……更年期症狀就是女性激素分泌紊亂,更年期過後女性會迅速衰老,也是同雌激素分泌量減少有很大關係。
因此,很多美容保健產品其實就是對雌激素的補充,研究顯示,絕經後接受不正當的雌激素治療會導致乳腺癌發病率增高。哺乳。研究表明,哺乳可以略微降低乳腺癌的發病風險,尤其是將哺乳時間延長至1.5到2年。
但由於大多數人的哺乳時間都不長,因此,該領域的研究會受到一些限制。飲酒。對於不飲酒的女性,每天飲用一份酒精飲料的女性患乳腺癌的機率會小幅升高,每天飲用2-5份酒精飲料者風險將增高1.5倍。
超重或肥胖:我更喜歡用“脂肪剩餘”來替代“肥胖”,乳腺癌與“脂肪剩餘”之間的關係很複雜,不過明確的結論是,絕經後女性過度肥胖會增加乳腺癌的發病率。
之所以說“複雜”是因為其子分類中的相關性很混亂,比如,幼年女性肥胖並不能提高成年後的乳腺癌患病率,另外,對於乳腺癌患病率來說,腰部贅肉要比大腿部的贅肉更可怕(也就是不同部位的脂肪細胞會有不同的功能從而對癌症發生是有著不同影響的)。
另外,還有一些生活惡性不能被明確與乳腺癌的發生有關係,例如,吸煙,飲食習慣,開夜車。另外一些謠言也被破除,比如:流產,戴胸罩,使用止汗劑,隆胸等是被證明不會增加乳腺癌發生風險的(當然有些東西是不可能把所有方面量化並得出準確結論的) 。
羅列的以上各種因素雖然比較亂,但根據其原因分為兩類。
第一類,天生高風險型:這一類就是開頭說的部分非生活方式致癌因素,這類人可能出生即攜帶致癌基因,屬於“乳腺癌高危人群”,對於他們有一些檢查手段可以更加明確,同時這類人群也有著別於普通人的體檢方式。
第二類,高雌激素刺激型:雌激素是後天導致乳腺癌的罪魁禍首,除了那些“高危人群”,剩下的誘因幾乎都可以用高雌激素刺激來解釋(比如說女性,肥胖,月經等)。現在,除了健康的生活方式,還沒有有效預防乳腺癌的方法。對於乳腺癌的治療,最有有效的方法還是早發現早治療,定期體檢。
乳腺癌症狀
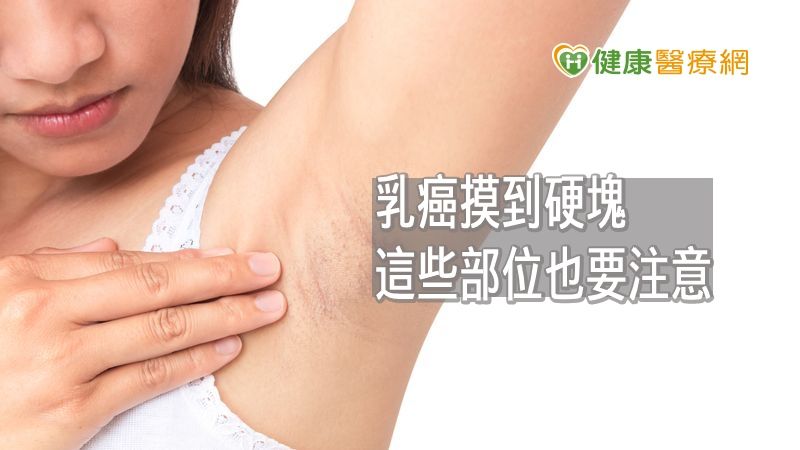
乳腺癌最早期的症状是硬块,触感和周围组织不一样。超过八成乳腺癌的发现原因,是女性自己发现的肿块。乳房摄影可以发现最初期的乳腺癌。腋下淋巴结上的硬块,也是乳腺癌的征兆。
除了硬块外,乳腺癌的征兆还包括组织增厚,单边乳房变大或下垂,乳头移位、变形或凹陷,皮肤起皱凹陷,乳头上或周围起疹,乳房或腋窝某部位疼痛,腋窝或锁骨周围肿大。乳房疼痛不一定就是乳腺癌,也可能是其他乳房疾病。
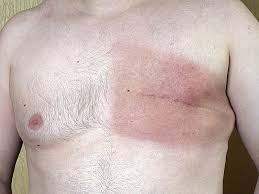
另一个复杂的乳腺癌症状是乳房柏哲德氏病,症状为皮肤像发炎一样,红肿变色,或乳头皮肤皮屑剥落。随着时间演进,乳房柏哲德氏病的症状会包括发麻、发痒、越来越敏感、灼热感和疼痛。乳头也可能伴随分泌物。大约一半乳房柏哲德氏病的妇女,也同时有乳房硬块。
发炎性乳腺癌也有类似的症状。发炎性乳腺癌是一种罕见(占乳腺癌病例不到5%)但高侵略性的乳腺癌,特征是乳房上的肿大和红色区块。这些外观上的特征,是由于淋巴管被癌细胞阻塞造成的。发炎性乳腺癌较常见于年轻女性、肥胖女性与菲裔女性。发炎性乳腺癌因为没有硬块,常常会延缓诊断时效。
罕见的情况下,本来诊断为乳房纤维腺瘤(良性可移动的硬块),可能其实是乳房叶状肿瘤。乳房叶状肿瘤形成于乳房基质(连结组织)内,里面会混有腺体和基质组织。乳房叶状肿瘤不像一般疾病分期,而是依显微镜下的外观,分为良性、境界恶性和恶性三种。
恶性肿瘤会导致癌细胞转移,由原始的肿瘤,扩散到其他部位的次级肿瘤。乳腺癌转移的症状依转移的部位而异。常见转移部位包括骨头、肝脏,和大脑。癌症开始转移后,就进入死亡率极高的第四期。第四期癌症常见的症状包括不明原因的体重下降、骨头关节疼痛、黄胆及神经症状。这些症状称作非特异性症状,可能导因于许多其他疾病。
多数乳房不适的症状,包括硬块,其实都不是乳腺癌。举例来说,只有不到20%的硬块是乳腺癌。乳房不适的症状,常见的原因来自良性乳房疾病如乳腺炎、乳房纤维腺瘤等。
乳癌有哪些階段
當一個人被確診患有乳腺癌(breast cancer)時,醫師會判定乳腺癌的階段,這樣可以讓雙方都了解到患者體內患癌的程度,暨癌細胞是否擴散到乳腺以外的部分,如果已擴散,擴散的程度是多少。癌症的階段常常和一個患者的預後判斷和治療指南緊密聯繫在一起。
乳腺癌的階段判定(stages)從零期開始,一直到四期為止。數值越低,代表癌症擴散的程度越低。
零期(Stage 0)乳腺癌是一種非介入性症狀,有時也稱作癌症前期(pre-cancerous)。零期乳腺癌包括乳腺導管原位癌(DCIS)和小葉原位癌(LCIS)。這些疾病不會危及生命,但是經過一段時間後,如果沒有及時治療,它們會具有侵入性。這兩種疾病都會增加患者未來患乳腺癌的風險
一期(Stage I)乳腺癌通常會有一個小於等於兩厘米的腫瘤,但是這個腫瘤還沒有擴散到乳房以外的部分。幾乎所有一期乳腺癌都是可以治癒的。
二期和三期(Stage II and III)乳腺癌包含了中型和大型腫瘤,以及陽性淋巴結腫瘤。隨著現代乳腺癌療法的發展,二期和三期乳腺癌常常是可以治癒的,但是很多二三期乳腺癌的痊癒也離不開其它的輔助療法。
四期(Stage IV)乳腺癌指癌症已經轉移到身體的其它器官,往往至骨骼、肺部或肝部。四期乳腺癌也被稱為轉移性癌症(metastatic cancer)。
傳統意義上來講,判定癌症階段取決於三個因素:腫瘤的大小;含有腫瘤細胞的淋巴結的數量和位置;以及癌症是否轉移到身體的其它部位。這個定義的法則叫做TNM系統,T指的是腫瘤大小(tumor size),N代表淋巴結狀態(lymph node status),而M則表示轉移(metastases)。
2018年,美國癌症聯合委員會(American Joint Committee on Cancer, AJCC)頒布了一個判定癌症階段的新系統。新系統將腫瘤細胞的生物信息也納入判定的因素裡,包括腫瘤分級(tumor grade,在顯微鏡下癌細胞的異常程度)、雌性激素(estrogen)和黃體酮(progesterone)細胞受體(cell receptors)的存在(促使癌症細胞生長的激素)以及異常高的人類表皮生長因子受體2蛋白質(HER2)。
對有些患者來說,比如那些患有激素受體陽性乳腺癌但還尚未擴按到淋巴結的患者,新的判定係統還囊括了基因活性的程式,這些程式顯示了一個腫瘤的侵略性程度或該基因活性對特定療法的反應程度。
這些判定方法在乳腺癌患者的預後判斷中起重要作用,因此,它在判定癌症階段方面也十分有用。例如,倘若一個大型腫瘤包含了外表特徵相對正常、成長速度相對緩慢的癌症細胞,且這些癌細胞能夠對激素阻滯劑療法(hormone-blocking therapies)作出反應,以及稍小的腫瘤的癌細胞成長速度快且對激素阻滯劑療法沒有反應,在這些前提條件下,一位患有大型乳腺腫瘤的患者會得到比一位患有小型乳腺腫瘤的患者更準確的預後判斷。現在,這些生物學差異在每一個腫瘤階段判定上都會有所體現。
乳癌5大警訊
乳癌5大警訊:
1.常常自己摸乳房、做乳房檢查,摸看看腋下有沒有「不會痛的腫塊」如果有,快去醫院作檢查。
2. 看鏡子,觀察自己身體,看看有沒有「突發的」乳房大小不對稱。
3.觀察自己的乳房,看看有沒有局部凹陷、或局部凸起。
4. 懷孕媽媽要注意:
非哺乳期,但是乳頭卻出現分泌物!特別是帶血分泌物,快就醫檢查!
5. 定期做乳房自我檢查
看看自己的乳頭和乳暈,有沒有潰瘍?或是凹陷等情形,還有觀察乳房皮膚有橘皮變化?如果出現濕疹、紅癢、脫皮、落屑或潰爛,快去看醫生!
青年女性對乳腺癌的須知
當45歲以下的青年女性被診斷患有乳腺癌(breast cancer)時,她們在生活中往往面臨著諸多特殊的問題。這些問題包括但不限於:在診斷後,乳腺癌對她們的事業、情感、性功能以及生育和撫養能力的影響,都是令人倍感壓力的。
因為青年女性患乳腺癌的情況相對罕見——在美國,女性被診斷患乳腺癌的平均年齡是61歲;目前學界對於年青女性患乳腺癌的研究少之又少,而這方面的研究又是十分必要的:從年青患者患病的生物學原理到她們要面臨的特殊挑戰。
為了彌補這個研究上的空白,我們在2006年成立了青年女性乳腺癌研究課題(Young Women’s Breast Cancer Study)。該課題針對大規模年青患乳腺癌女性進行醫學和社會心理學問題進行追踪,是美國本土首個針對這方面問題的跨機構型研究。
該課題對美國境內超過1300名女性進行研究。學者對於參與者分別在她們確診和治療期間以及療程結束後的幾個時段,對如生育、性功能、身體意象、基因檢測、治療決定以及家庭規劃等問題進行了深入調查。參與者還提供了血樣和組織標本,供學者們更好地對青年女性患乳腺癌的生物學原理進行分析。
該課題收集的數據大大提高了我們對於青年女性患乳腺癌的原理,以及該疾病對她們生活的影響。基於這些數據的研究可以幫助改善這些年青患者的治療方法,還能夠提高幫助她們康復的輔助服務水平。
☎️ 點擊致電咨詢
以下是該課題最有啟發性的一些發現*:
很大一部分患有激素受體陽性乳腺癌的青年女性體內有分級更高、侵略性更高的腫瘤。
相比年紀稍大的患乳腺癌的女性,青年患者體內的乳腺癌腫瘤的人類表皮生長因子受體2蛋白質(HER2-positive)比例更高。人類表皮生長因子受體2能刺激癌細胞的生長,也是一些藥物的治療靶點。
有三個檢測因素彼此之間沒有關聯:樣本患乳腺癌前懷孕的年紀、有否懷孕以及所患癌症分子分型(molecular subtype)。
樣本在患癌後都及時地尋求護理。樣本在發現可疑的乳房腫塊或其它症狀到諮詢醫生的時間通常在兩週左右。
基因篩查率(genetic testing rates)呈上升趨勢。 2006年,課題調查的77%的乳腺癌確診患者同意參與乳腺癌易感基因突變(BRCA genes mutations)的測試,BRCA基因突變可增加未來患乳腺癌和(或)卵巢癌(ovarian cancer)的風險。到2013年,調查樣本的乳腺癌基因篩查率上升至95%。
有越來越多患單側乳腺癌的青年女性,選擇將未受影響的一側乳房切除掉。在調查中,大部分作出如此選擇的患者認為:切除掉另外一側未受影響的乳房可以降低這部分患癌的機率,也有很多人認為這樣做會延長生存率。但科學研究表明,患單側乳腺癌的女性選擇將另外一側乳房切除並不能改善生存率。
有38%的樣本稱,在確診前,她們考慮過生育。在確診時,26%的樣本表示過對生育的興趣。儘管在之後的幾年裡,這個比例有所下降,但在確診後的前三到四年裡,考慮生育的樣本比例保持在25%左右。
有11%的樣本選擇了保持生育的方法,如冷凍胚胎、冷凍卵子或其它技術。
其它的研究測量了青年女性在經歷乳腺癌治療後的生育情況,學者們採用例假(menstrual periods)作為衡量這些女性生育能力的標準。
在三十歲以下的樣本中,87%有例假,而年齡在36歲至40歲之間的樣本只有64%的人有例假。所有沒有經歷化療(chemotherapy)的樣本在確診後的前幾年都有例假,相應的,接受了化療的樣本中有60%的人在確診後的前幾年有例假。
在療程結束後,大部分嘗試懷孕的患者都如願以償。
乳癌自我檢查方法
由于女性月经周期会伴有荷尔蒙的变化,影响乳房的大小,所以最好固定在每次月经结束那几天做自我检查。已停经或切除子宫的女性,则选择在每个月的固定一天检查。
1. 在镜子前观察自己的胸部,看看是否有以前没发现的状况,如;乳头分泌物、乳头形状改变、皮肤外观改变等。
2. 依然看着镜子,双手手指在头后方交叉,轻轻从后颈往前压。乳房的形状和上个月看起来一样吗?
3. 依然看着镜子,双手叉腰。上身微微前倾,双肩和双肘向前。和上个月看起来有何不同?
4. 淋浴时身体抹上香皂,再做以下的检查。举起左臂,用右手的三只或四只手指并拢,从左胸外缘开始按压。手指以稳定的压力,依环状滑动,直到最内圈的乳头。要确定整个乳房已经地毯式摸过而无遗漏。再来用同样的方式,检查乳房和腋窝之间的区域,以及腋窝本身。有没有摸到任何皮下的硬块?再轻轻挤压乳头,有分泌物吗?整个完成后,换成右手举高,用左手检查右边乳房。
5. 走出淋浴间,擦干身体,仰身躺下,重复第4.部分的检查。
养成每个月自我检查乳房的习惯。检查乳房的最好时间是月经过后一星期之内,此时血液中的荷尔蒙成分已降低,乳房比较不会一触即痛。
子宫切除但卵巢仍在的女性可能会发现,每个月固定时候,她们的乳房仍会触痛,这些女性仍必须定期在乳房没那么痛时做乳房自我检查。停经期或停经后女性每个月也必须挑一、两天来做自我检查。把日期定在日历手册中,在边上贴上提醒的纸条,以加强这个新习惯。但是,若是有一个月忘记了,不要放弃,下个月再开始。
乳腺癌治療
有许多种治疗方法,要看肿瘤的细胞形态、侵犯程度和其他许多因素,由医师和患者讨论用哪些方法最适合。以下是其中几种。
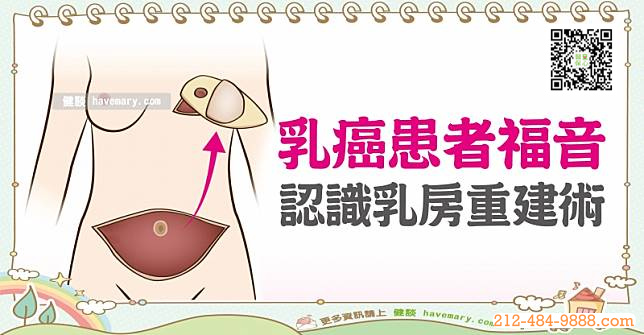
1. 肿瘤切除术:手术切除肿瘤及其邻近组织,保留大部分的乳房。对于局限性的乳腺癌,这种方法是最佳选择。
2. 乳房完全切除术:如果发现肿瘤不只一处,或者肿瘤体积相当大,就要考虑切除整个乳房(通常包含同侧的淋巴结),被切除乳房的女性大多可考虑做乳房重建术。患者应和医师讨论是否适合重建,以及用哪种方法重建乳房。
3. 放射治疗:利用精密的放射线对准肿瘤照射,以杀死癌细胞,使肿瘤缩小。
4. 药物治疗:用一种或多种药物抑制癌细胞。
5. 放射治疗和药物治疗一般是作为手术后的辅助治疗。在乳腺癌早期,医师会评估病患状况,可能给予抗雌激素疗法(anti-estrogen therapy)。抗雌激素疗法是各种乳腺癌治疗中副作用较少的一种,根据统计接受抗雌激素疗法后约有三分之一的乳腺癌病患有效。
6. 免疫疗法:极度复杂昂贵的基因工程,但在2018年美国国立癌症研究所一场自愿者实验中出现首例末期多处转移患者被完全治愈案例
勵志的故事 – 直面無胸的人生,她們選擇不要乳房

「重磅好消息」免費重建乳房《婦女健康和癌症權利法案 WHCRA 1998》
如果你因為患有乳癌而被切除一邊的乳房,那麼這對於你來說就是天大的喜訊,多虧了《婦女健康和癌症權利法案 WHCRA 1998》這個法案,為乳癌患者重拾自信,為你免費重建乳房。
The Women’s Health and Cancer Rights Act of 1998 (WHCRA)是美國為了保護乳癌患者因全切手術後,
當初確診時知道很大可能性需要全切時哭了一下,
為何有這個法案,是因為在1997年時, 有位很好的整型醫生Dr. Todd Wider在發現他的病人Janet Franquet的保險公司拒絕給付乳房全切手術後的重整手術費
法案詳情可參考此網站。
https://www.cms.gov/…/Other-
而我最常被問到的問題是,全切同時立即重整不痛嗎?
主要選立即重整是因為不想做兩次手術!
網友們分享也說,可以一次把肚子贅肉拿去隆胸,何樂不為呢?
要是選擇延遲的話,是真的不會再挨刀一次了!動完手術,腰不能直(
「重要」免費重建乳房(婦女癌症權利法案)具體包含什麼內容
1998年《婦女健康與癌症權利法案》(WHCRA)是一項聯邦法律,為選擇進行乳房切除術並進行乳房切除術的患者提供保護。
如果WHCRA適用於您,並且您從乳房切除術中受益,而您選擇乳房再造,則必須提供以下保險:
進行乳房切除術的乳房重建的所有階段;
手術和重建另一隻乳房以產生對稱外觀; 和
乳房切除術所有階段的身體並發症(包括淋巴水腫)的假體和治療。
該法律適用於兩種不同類型的承保範圍:
團體健康計劃(由雇主或工會提供);
個人健康保險(不基於就業)。
團體健康計劃可以是從健康保險發行方購買健康保險的“投保”計劃,也可以是直接為承保範圍付費的“自籌資金”計劃。如何監管它們取決於它們是由私人雇主贊助,還是由州或地方(“非聯邦”)政府雇主贊助。私人團體健康計劃由勞工部監管。出於WHCRA的目的,州和地方政府計劃受CMS監管。如果有任何團體健康計劃購買保險,則保險本身將受到州保險部門的監管。
請與您的雇主的計劃管理員聯繫,以了解您的團體保險是有保險的還是自負盈虧的,以確定哪些實體或哪些實體可以調節您的福利。
出售給個人的健康保險(不通過就業)主要由國家保險部門監管。
WHCRA要求團體健康計劃和健康保險公司(包括HMO)將法律規定的承保範圍通知個人。必須提供有關這些與乳房切除術相關的好處的可用性的通知:
在註冊時向團體健康計劃的參與者和受益人,以及在簽發個人健康保險單時向保單持有人;
每年將健康計劃參與者和受益人以及單個保單的保單持有人分組。
請與您所在州的保險部門聯繫,以了解是否有其他州法律保護適用於您的被保險人團體醫療保險計劃或個人(基於非就業)醫療保險。
WHCRA不適用於高風險池,因為池是個人通過健康保險政策或團體健康計劃獲得健康保險的一種方式。
WHCRA一般不要求團體健康計劃或健康保險發行人承保乳腺切除術。如果團體健康計劃或健康保險發行人選擇承保乳腺切除術,則該計劃或發行人通常要遵守WHCRA的要求。
注意:向員工提供自籌資金的團體健康計劃承保範圍(非通過保險公司提供的承保範圍)的非聯邦政府雇主可以選擇遵循“程序”,使其計劃(退出)不受WHCRA的要求。 “ HIPAA豁免選舉的規定和要求”發佈在自籌資金的非聯邦政府計劃網頁上,網址為
http://cms.gov/cciio/resources/files/hipaa_exemption_election_instructions_04072011.html
這包括要求在註冊時和每年向註冊人發出選擇退出通知。 有關選擇退出WHCRA的計劃的列表,請訪問http://cms.gov/cciio/resources/other/index.html#nonfed
然後單擊“自籌資金的非HIPAA選擇退出選舉列表” 聯邦政府計劃。”
如果您對計劃是否符合WHCRA有疑問,請致電1-877-267-2323擴展6-1565或發送郵件至[email protected]與我們的幫助熱線聯繫。
為什麼切除了乳腺,乳腺癌還會復發?
其實大部分早期乳腺癌,經過根治性手術,以及必要的術後輔助治療,都不會復發,可以長期生存的,可以達到我們所謂的臨床治愈。乳腺癌術後的患者,大部分手術切除後都是要治療的,化療,放療,靶向治療,er/pr陽性患者都是要吃5年抗雌激素藥物治療的(今年的nccn指南改成了10年)。
作為一個臨床醫生,可能沒有那麼多時間寫很詳盡的答案,但我保證說的每一句都是有臨床循證醫學證據的,就像我每天和我的病人說的那樣。
以下為原答案的分割線… 首先,我們要明白什麼叫惡性腫瘤? 2000年,Douglas Hanahan和Robert A. Weinberg在Cell上發表文章:The Hallmarks of Cancer,這篇綜述性文章介紹了腫瘤細胞的六大基本特徵。
在2011年3月出版的Cell雜誌上,Weinberg教授又發表了一篇升級版綜述:Hallmarks of Cancer: The Next Generation,這篇同樣也是與Douglas Hanahan合作的論文長達29頁,簡述了最近10年腫瘤學中的熱點和進展,包括細胞自噬、腫瘤幹細胞、腫瘤微環境等等,並且將原有的腫瘤細胞六大特徵擴增到了十個,這十個特徵分別是:
1、自給自足生長信號(Self-Sufficiency in Growth Signals) 2、抗生長信號的不敏感(Insensitivity to Antigrowth Signals) 3、抵抗細胞死亡(Resisting Cell Death) 4、潛力無限的複制能力(Limitless Replicative Potential) 5、持續的血管生成(Sustained Angiogenesis) 6、組織浸潤和轉移(Tissue Invasion and Metastasis) 7、避免免疫摧毀(Avoiding Immune Destruction) 8、促進腫瘤的炎症(Tumor Promotion Inflammation) 9、細胞能量異常(Deregulating Cellular Energetics) 10 、基因不穩定和突變(Genome Instability and Mutation)。
用淺顯易懂的語言來總結一下,惡性腫瘤細胞區別於正常細胞最重要的一個特點就是它無限增殖。它喪失了正常細胞的凋亡機制,無限複製,瘋狂的成對數式的分裂、增殖,以至於形成了我們肉眼可見的或可以通過現代醫學手段能檢測的腫瘤(對於實體瘤而言,血液系統惡性腫瘤另說)。
而除了這些我們可以看到的、檢測到的腫瘤,另有一些腫瘤細胞可能隨著血液循環、淋巴循環等遊走於人體全身各個部位、組織、器官,也許碰到一個它覺得舒適的環境,它就默默潛伏下來,休養生息,等待生根發芽,這被稱為腫瘤的微轉移灶。
很遺憾的是,目前的醫學手段,對於這些微小的、影像學上不能顯示的腫瘤細胞還檢測不到。我們只能看到那些已經長成包塊聚成一團的腫瘤細胞們。然後勤勞的外科醫師告訴你,你的乳腺癌是早期,建議切除,像姚貝娜一樣,聽從了醫生的建議,你很快做了手術切除。
術後也許醫生建議你放療、化療,或口服內分泌藥物,或使用了昂貴的靶向藥,這所有的一切都是為了預防腫瘤的再次復發和轉移,消滅腫瘤的微轉移灶!但不幸的是,因為個體的差異性,會有一些漏網之魚,他們頑強的抵抗了放療、化療、內分泌藥物和靶向藥的輪番攻擊,仍然默默潛伏,等待時間。
然後的然後,也許你最近心情不好,也許你最近抵抗力低下,也許只是因為潛伏的腫瘤細胞甦醒了,腫瘤復發和轉移了。 。 。乳腺癌最容易復發和轉移的部位,是做手術的局部(真的不是手術沒切乾淨),骨骼,肺,和腦。在這裡,千萬千萬奉勸各位,手術完以後一定要聽醫生的話定期復查!
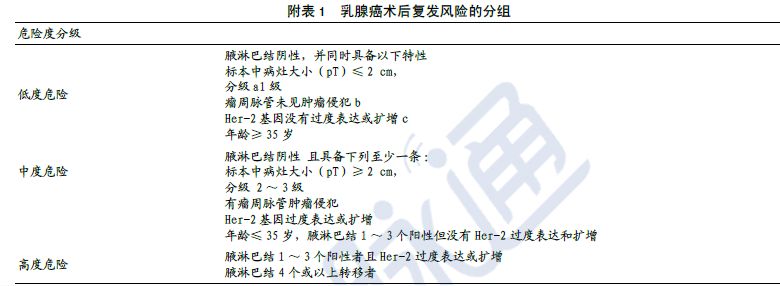
乳腺癌是有很多很多藥物可用的,不要等到身體壞到什麼治療都上不了時再來找我們。最後,附上乳腺癌術後復發風險評估,這是你做完乳腺癌手術後,你的大夫一定要給你評估的表格,決定你復發的風險有多高,需不需要做術後的化療及靶向治療。現在,你也會評估了。
女性胸大是否更易患乳癌?
胸小點兒,真的沒有什麼健康壞處。
只不過,不少年輕妹子因為胸小而焦慮交不到男朋友,輾轉反側,寢食難安,倒確實是會影響到健康。
那胸大的呢?太大會有害健康嗎?聽說更容易得乳腺癌……
咳咳,上帝賦予女性豐滿胸部的同時,會狠心地關上了健康之門,讓上天的禮物變成了隱藏的定時炸彈嗎?
胸大易得乳腺癌?
嗯……這可能是小胸族對大胸族紅果果的嫉妒和惡毒的詛咒。
乳房大小,主要的兩大部分就是脂肪與乳腺腺體,腺體只佔大約 1/3,大胸族與小胸仙女族的腺體量是差不多的。
胸大胸小,主要看脂肪多少。
腺體,是乳房的主要功能性結構,哺乳期分泌乳汁和乳腺癌的發生都是在腺體上。
脂肪組織,既不分泌乳汁,也不會發生癌變,主要就負責「貌美如花」,維持乳房外觀。
胸部脂肪更多的大胸一族,並不會更容易得乳腺癌。
從另一個角度來說,一個人從青春期乳腺發育完成,再到懷孕、哺乳期乳腺再次發育,再到絕經後乳腺萎縮,乳房的大小其實是一直在變的。
如果胸越大得乳腺癌的風險越大,那懷孕期和哺乳期,就應該是乳腺癌高發期嘍?
這明顯與目前的流行病統計結果不相符。
女性乳腺癌高發年齡段,是在 45 歲之後,而不是胸最大的時候。
影響乳腺癌的是……胖
對於大胸的「仇恨」,可能是跨國界放之四海而皆準的。
2006 年,由哈佛公共衛生學院 Aaron S. Kusano 主導的一個項目,研究了胸部罩杯與絕經前乳腺癌發病率的關聯,得出的結論是:
比起罩杯,我們更需要關注 BMI 指數,也就是肥胖確實與乳腺癌相關。
所以說,不要只盯著胸前四兩,要關注全身,要著眼大局。
對了……不要再問「怎樣減肥不減胸」了,這題超綱了。
文章同時還指出:
對於體型正常或者偏瘦的女性來說,乳腺腺體量越多,越可能得乳腺癌。因為這時的腺體量,是可以大致用罩杯來衡量的。
對於超重或者肥胖女性來說,這點不成立。
好了,下一個問題是……
切乳腺縮胸,減小乳腺癌風險?
對於真的罹患一側乳腺癌,或者是存在乳腺癌 BRCA 基因突變、有乳腺癌家族史的高危人群,進行預防性乳房切除手術的有效性和必要性,在醫學界仍然存在爭議。
任何手術都存在不同程度的風險,麻醉、出血、感染、疤痕攣縮等等,這些在做乳腺切除之前都是需要謹慎考慮的。
乳腺癌高風險的人群可以和自己的主治醫生商議後,再確定是否通過切乳房來預防乳腺癌。
比如,著名女演員安吉麗娜 · 朱莉是乳腺癌高危女性,她選擇做了「全乳切除」。
但如果不是高危女性,為了降低乳腺癌風險而去切除乳腺、縮胸,很可能是賠了夫人又折兵的白日夢。
有兩個問題:
乳腺癌可能發生在乳腺腺體的任何地方。那切哪裡?
哪怕有 1% 腺體存在,都有可能發生乳腺癌。那切多少?
像安吉麗娜 · 朱莉選擇做了「全乳切除」也仍然存在 5% 的乳腺癌風險,因為她保留了乳頭乳暈和其後方的少部分腺體組織。
乳腺癌患者投保須知
當你有著乳腺癌等健康問題時,要找到合適且廉價的保險計劃其實並不容易。許多保險公司都不願接受有著這方面問題的保險計劃申請。但我們的保險經紀團隊很樂意為您提供幫助,我們熟悉各大型知名人壽保險公司的判斷準則,這讓我們輕易就能幫你優選和縮窄選擇範圍,最終為您找到最優惠的價格!
隨著乳腺癌治療的進展趨勢,能及早發現和治療將會為您獲得實惠的人壽保險報價。儘管如此,並非所有公司都那麽寬厚的,因此擁有像我們這樣的團隊是非常重要的。我們的專業知識能幫助您找到最優惠的保單。
以下是我們需要向您了解的一些信息:
1.您患有何種類型的乳腺癌?
2. 癌症處於何階段或等級?
3.您何時被確診患癌及何時結束治療?
4.您曾接收何種治療方式?
5. 是否有轉移或波及淋巴結?
6. 腫瘤有多大?
我們希望您能提供病理報告之副本,以便獲得預先審批資格。此外,請切記,大多數公司都偏愛於距離最後一次治療已有一段時間的投保者。
乳腺癌和人壽保險
原位導管癌和原位小葉癌:
如患者年輕,其第1至3年可能須支付定額附加費。保誠可為40歲以上的患者提供標準加保費。
無淋巴結轉移或轉移性疾病:(全皆取決於最後一次治療的年齡和日期)
第1階段,級別1:第1-3年定額附加費為5-8美元。
第1階段,級別2:從最後一次的治療起推遲1 – 2年,其2-5年的定額附加費介於5-15美元
第2階段,級別1:從最後一次的治療起推遲2 – 5年,其2-5年的定額附加費介於5至20美元
第2階段,級別2:從最後一次的治療起推遲3 – 5年,其2 -5年的定額附加費介於7.50美元至20美元
涉及一個淋巴結:(取決於最後一次治療的年齡和日期)
第2階段,級別1:推遲3至10年,其2-5年的定額附加費介於7.50美元至20美元。
第3階段,級別2或3:推遲5至10年。5年後,可能定額附加費為15美元。10年後,將依個人情況而定。
第4階段,轉移性疾病和/或擴散至淋巴結:推遲7-15年,定額附加費為20美元以上,視個人情況而定。您可考慮分級死亡福利計劃。
乳癌承保須知
點擊此處填寫“乳癌承保須知”
代理人: 電話: 傳真: _ 客戶: 生日: □男性 □ 女性
傳真:
客戶: 生日: 男性/女性
保險計劃 : 身高: 體重: _
- 吸煙/尼古丁的使用(如有吸煙或使用尼古丁請提供詳細細節):
- 請提供你的最初乳癌診斷的日期和有關臨床的簡短摘要,請提供相關的診斷情況信息:
- 請標註診斷出乳癌的具體類型:
- 請標註腫瘤的等級和你從你醫生那裡得知的任何其它腫瘤相關信息:
- 你知道雌激素和黃體激素受體是良性或惡性?(請列出盡可能多的關於腫瘤的狀態信息,或其它專門的測試,腫瘤標誌物,等。)(在最初的切除或活檢)
- 使用什麼治療方法來治療你的乳癌?(局部切除,放射療法,化學療法等)請列出具體所有相關治療的日期
- 治療完成後是否有過乳癌復發?如有請詳細說明
- 藥物 – 請列出現在在用的所有藥物,處方藥和非處方藥(包括維他命,營養補充劑,中藥製劑等)
| 藥名 | 劑量 | 藥名 | 劑量 |
| ]. | 5. | ||
| 2. | 6. | ||
| 3. | 7. | ||
| 4. | 8. |
- 家族史(家族史可能是決定等級的其中一個因素)家族史上有沒有在60歲前患有以下疾病的人(包括父母,兄弟姐妹)
心臟疾病
心血管疾病/腦溢血
□有 □ 沒有
□有 □ 沒有
糖尿病 癌症
□有□沒有
□有□沒有
上述如有“是”回答的話,請提供以下信息:
| 關係 | 具體疾病 | 確診患病年紀 | 現在的年紀(如仍在生) | 死亡的年紀(如已死亡) |
| 父親 | ||||
| 母親 | ||||
| 兄弟姐妹 | ||||
| 兄弟姐妹 |
- 有被人壽保險拒絕過,推遲或額定過嗎?如有,請詳細敘述細節,包括日期,保險公司名字,之前的申請表等等
有沒有其它任何健康因素,情況或信息你認為對評估你申請人壽保險有重要的影響呢?
請交給我們吧!
我們是與大多數人壽保險公司合作的專業人士。提供必要的信息給我們可為您找到更好的報價及適合您個人需求的最佳計劃。別妥協於高價保費 – 讓我們協助您挑選最佳的。
有些保險代理商不會詳細研究您的案件狀況,因此他們可能忽略了某些令保險公司對你進行良好評級的“加分項”因素。另一方面,我們是高風險保險的專業代理商。作為經紀人,我們很樂意幫助您找到最佳的保險計劃。不要猶豫,請致電212-484-9888,各類高危疾病保險我們都能為你提供建議,以確保您獲得最優惠的價格,讓您高枕無憂。